Erkältung, Beckenboden und Rektusdiastase: Hilfe bei Inkontinenz beim Niesen und Husten
Alle Jahre wieder ist Erkältungszeit. Alle Jahre wieder kämpfen Schwangere und Mütter mit den Auswirkungen von Husten und Niesen auf den Beckenboden und die Bauchwand. Mit den Tipps, die ich dir im folgenden Blogartikel gebe, kann die Erkältung ein wenig erträglicher für dich und deine Körpermitte werden.
Einführung: Warum eine Erkältung Probleme mit Beckenboden und Rektusdiastase verschlimmern kann
Carina, bei meiner letzten Erkältung war das total komisch mit meinem Beckenboden. Die ersten Tage ging es mit dem Husten noch, später konnte ich kleine Huster noch abfangen, aber bei Hustenanfällen ging das immer in die Hose. Warum ist das so?“ So ungefähr war die Fragen meiner Personal Training Kundin vor ein paar Wochen. Sie trug ihr Pessar, hatte nach der Physiotherapie ihr Training mit mir fortgesetzt und dennoch kam es zu Urinabgang beim Husten. Frustrierend für sie, gleichzeitig aber aufgrund ihrer Levatoravulsion leider nicht unüblich. Beckenboden und Bauchwand müssen beim Husten und Niesen viel aushalten. Sind sie geschwächt, können sie weniger dagegen halten. Warum erkläre ich dir jetzt.
Ursachen und Zusammenhänge zwischen Husten, Niesen, Rektusdiastase und Belastungsinkontinenz
Achtung, es folgt ein wenig Physikunterricht (auch wenn das nie mein Steckenpferd war ;-)).
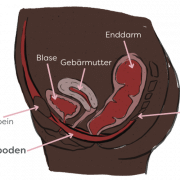
Wenn der Druck steigt, erhöht sich die Kraft auf der Fläche. Übertragen auf den Körper entsteht eine erhöhte mechanische Belastung auf Gewebe. Wenn also, wie beim Husten oder Niesen, der intraabdominelle Druck (der Druck im Bauchraum) steigt, drückt der Druck nach oben Richtung Zwerchfell, nach vorne Richtung Bauchwand / Linea Alba und nach unten auf den Beckenboden. Ist, der Druck, den die entsprechende Struktur aufbauen kann, geringer als der intraabdominelle Druck, gibt sie nach. Die Folge kann das Vorwölben der Linea Alba bei einer Rektusdiastase und/oder der Verlust von Urin im Bezug auf den Beckenboden sein.
In der Regel aktiviert sich die Beckenbodenmuskulatur reflexartig beim Niesen oder Husten [1]. Jedoch ändern sich die Beckenbodenreflexe nach einer Geburt, sie scheinen abgeschwächt, was den Beckenboden belastet und zur Inkontinenz führen kann, weil die Schließmuskeln der Blase nicht genug dagegenhalten können [2,3]. Ein verspannter Beckenboden kann die Druckerhöhung ebenfalls nicht gut abfangen.
Genau das war auch der Schlüssel bei meiner Kundin: der Beckenboden hatte sich verspannt, weshalb es im weiteren Verlauf der Erkältung zu Urinverlust kam, während es zu Beginn noch in Ordnung war. Sie hat auf meinen Rat hin täglich 5-10 Minuten ihre Entspannungsübungen gemacht und ihre Symptomatik wurde besser. 🙂
Sofortmaßnahmen bei akutem Husten oder Niesen
m Folgenden habe ich dir einige Tipps zusammengestellt, die empfohlen werden, um deinen Beckenboden und deine Bauchdecke vor den Druckspitzen zu schützen.
Tipp 1 – Atem- und Hustentechnik: effektiver Schutz für Beckenboden und Rektusdiastase
Eine Erkältung verleitet uns, recht flach zu atmen. Dies kann den Beckenboden indirekt beanspruchen. Versuche deshalb, auch während einer Erkältung die tiefe, 360° Atmung zu machen, die dein Zwerchfell spannt und deinen Beckenboden mit bewegt. Der Brustkorb soll sich mit der Einatmung nach vorne und zur Seite weiten und mit der Ausatmung wieder sinken.
Versuche beim Husten Beckenboden und Muskelkorsett nach innen zu bringen. Dein Bauchnabel sollte sich nach innen ziehen und nicht nach außen drücken.
Tipp 2 – Die richtige Körperhaltung beim Niesen und Husten
Halte dich beim Husten und Niesen aufrecht, lasse die Wirbelsäule gestreckt. Es hilft, wenn du den Ellenbogen hebst und dorthin niest. Diese Haltung kann dir helfen, deine Beschwerden zu verringern. Manche Physiotherapeutinnen und Trainerinnen empfehlen gleichzeitig eine Drehung zur Seite. Manchen Frauen hilft diese Bewegung, ihre Symptomatik zu verringern, andere mögen es nicht. Gleichzeitig kann deine Position eine Rolle spielen – halb krumm auf der Couch kann schlechter sein als gerader zu bleiben oder dich auf die Seite zu legen. Probiere aus, was sich für dich gut anfühlt.
Tipp 3 – Aktivierung des Beckenbodens vor Belastung
Der Beckenboden soll beim Husten verschließen. Ist diese Funktion beeinträchtigt und verlierst du Urin, kannst du vor dem nächsten Husten den Beckenboden bewusst anspannen und nach innen-oben heben. Diese Anspannung kann das Auftreten von Urinverlust verringern. Manchen Betroffenen hilft es zusätzlich, die Innenseite der Oberschenkel beim Niesen zusammen zu drücken oder die Beine zu kreuzen. Probiere aus, ob das für dich sinnvoll ist oder nicht.
Tipp 4 – Unterstützende Bandagen, Tape und Hilfsmittel sinnvoll einsetzen
Hast du eine große oder weiche Rektusdiastase und es fällt dir schwer, deine Bauchmuskeln beim Husten festzuhalten, kannst du probieren, ob dein Bauch auf ein Kissen vor dem Bauch beim Niesen gut reagiert. Lege es dir auf den Bauch und drücke leicht dagegen, während du hustest. Manche Betroffene empfinden diese Methode als Erleichterung und zur Minimierung ihrer Symptome. Eine starre bzw. feste Bauchbinde empfehle ich eher nicht, weil sie dauerhaft getragen der Bauchmuskulatur ihre Arbeit abnimmt, wenn man nicht gleichzeitig trainiert (was mit einer Erkältung eher unrealistisch ist) und weil sie die freie Atmung behindern kann.
Tipp 5 – Gezielte Übungen zur Entlastung des Beckenbodens
Du hast es von mir schon öfter gehört: ein verspannter Beckenboden kann auch Auslöser einer Inkontinenz sein. Deshalb ist es im Alltag allgemein und bei Erkältung im Speziellen hilfreich, ihn immer wieder bewusst zu entlasten. Dein Beckenboden toleriert Alltagsbelastungen recht lange, möchte aber auch entspannt werden. Dies kannst du tun, indem du sog. Umkehrpositionen nutzt. Dies sind Positionen, in denen das Becken höher ist als der Rest des Körpers. Das sind z.B. die Knie-Ellenbogen-Lage oder Rücken- oder Bauchlage mit erhöhtem Becken. Aus eigener Erfahrung weiß ich, dass all diese Positionen sich bei verstopfter Nase nicht allzu gut an fühlen. Deshalb mein Tipp: Inhaliere zunächst oder nutze abschwellendes Nasenspray, bevor du diese Positionen nutzt.
Weitere praktische Tipps: Blasentraining, Flüssigkeitsmanagement und Hilfsmittel für unterwegs
Achte außerdem mehr als sonst auf dein Druckmanagement und vermeide starkes Pressen auf der Toilette. Setze dich zum Urinieren aufrecht hin, während du für die Entleerung des Stuhls den unteren Rücken runden solltest. Versuche, deine Ausscheidungen beckenboden- und diastasasen-freundlich über eine verlängerte Ausatmung oder ein „aaahh“ herauszuschieben. Vermeide Nase putzen auf der Toilette und putze lieber öfter ein bisschen die Nase als stark alles auf einmal raus zu schnäuzen.
Trinke mindestens 2,5 Liter Wasser und Tee, verteile diese Trinkmenge gut über den Tag. Dies hilft nicht nur gegen die Erkältung, sondern auch deiner Blase. Denn es keine gute Idee, aus Angst vor Urinverlust wenig(er) zu trinken. Zu wenig Flüssigkeit konzentriert den Urin, kann die Blase zusätzlich reizen und dann erst recht Probleme machen.
Halte außerdem deine Blase mit Unterhemd, Wärmflasche und Co. gut warm.
Wann ärztliche Hilfe oder Physiotherapie notwendig ist
Wenn du mir schon länger folgst, weißt du, dass es mir sehr wichtig ist, Frauen zu informieren und aufzuklären. Ich möchte, dass du weißt, dass eine Inkontinenz nach einer Geburt zwar häufig, aber nicht „normal“ ist. Wenn du also betroffen bist, geh zur Untersuchung zu einer kompetenten Gynäkologin untersuchen. Sie wird dich medizinisch beraten und ggf. weitere Schritte wie Pessar und/oder Physiotherapie einläuten. Ebenso solltest bei einer Rektusdiastase Rat bei einer Fachperson suchen, in der Regel sind das spezialisierte Physiotherapeutinnen oder Trainerinnen wie ich, um deine Rektusdiastase mit gezieltem Training zu stabilisieren.
Fazit: Alltagstaugliche Strategien für Frauen mit Erkältung, Rektusdiastase und belastungsbedingter Inkontinenz
Inkontinenz ist fies und wenn noch eine Erkältung oben drauf kommt, kann der Beckenboden oft nicht genug dagegen halten und die Problematik verschlimmert sich. Dieser Ratgeber-Beitrag hat für dich einige Punkte zusammengefasst, mit denen du deine Rektusdiastase und deinen Beckenboden bei einer Erkältung unterstützen kannst.
Gute Besserung!
Deine Carina

Quellen:
[1] AMARENCO G, ISMAEL SS, LAGAUCHE D, RAIBAUT P, RENE-CORAIL P, WOLFF N, et al. COUGH ANAL REFLEX: STRICT RELATIONSHIP BETWEEN INTRAVESICAL PRESSURE AND PELVIC FLOOR MUSCLE ELECTROMYOGRAPHIC ACTIVITY DURING COUGH. URODYNAMIC AND ELECTROPHYSIOLOGICAL STUDY. Journal of Urology [Internet]. 2005 Jan 1 [cited 2025 Nov 24];173(1):149–52. Available from: https://doi.org/10.1097/01.ju.0000147305.00443.df
[2] Dietz, H. P., Bond, V., & Shek, K. L. (2012). Does childbirth alter the reflex pelvic floor response to coughing? Ultrasound in Obstetrics & Gynecology, 39(5), 569–573. https://doi.org/10.1002/uog.10083
[3] de Lima, E.d.S.S.; Carneiro,E.F.; Amorim, K.M.; Amorim, C.F.; Andrade, A.d.O.; Lucareli, P.R.G.;
Biasotto-Gonzalez, D.A.; Politti, F. Cough-Induced Contraction Response Time and Strength of the Pelvic Floor Muscles Between Women with and Without Stress Urinary Incontinence. Sensors 2025, 25, 5914. https://doi.org/10.3390/s25185914

 https://www.gesundheitsinformation.de/scheidensenkung-und-gebaermuttersenkung.html
https://www.gesundheitsinformation.de/scheidensenkung-und-gebaermuttersenkung.html Carina Gerlach
Carina Gerlach






 pelveasy
pelveasy